Дзвінки для України
Дзвінки для Європи
Дзвінки для США
Першу вакцинацію серед людей було проведено понад 200 років тому. Це дозволило зупинити деякі смертоносні хвороби ХХ століття і допомогло врятувати сотні мільйонів життів по всій планеті. У разі захворювань, що викликаються вірусами (наприклад, кір або поліомієліт) і бактеріями (як-от дифтерія і туберкульоз), вакцини працюють завдяки ослабленій або інактивованій версії збудника інфекції. Це допомагає імунній системі ідентифікувати ці мікроорганізми за їхніми специфічними маркерами (антигенами) і вжити відповідні заходи проти них. Такі вакцини найкраще працюють із профілактичною метою, коли вакцинацію проводять людині до того, як вона заразиться цими інфекціями.
У випадку з онкологічними захворюваннями ситуація складніша, і це ускладнило розробку вакцин для запобігання або лікування ракових пухлин. На відміну від бактерій і вірусів, які є чужорідними для нашої імунної системи, ракові клітини більше нагадують нормальні тканини людини (насправді аномальні, які не виконують свої функції). Ба більше, пухлина кожного пацієнта є унікальною і має свої відмінні антигени. Тому необхідний складніший підхід до розробки ефективних протиракових вакцин.
Медичній науці достовірно відомо, що існують вірусні інфекції, відповідальні за розвиток деяких видів раку. Тому профілактичні вакцини відіграють важливу роль у зниженні ризику виникнення онкологічної патології.
За даними Cancer Research Institute (Інститут дослідження раку, США), рак шийки матки, плоскоклітинний рак анального каналу, рак голови та шиї (так називають групу злоякісних пухлин із локалізацією в ділянці голови або шиї) можуть бути спричинені вірусом папіломи людини (ВПЛ). Рак печінки іноді виникає після інфікування гепатитом В. Науковці розробили кілька вакцин, які можуть запобігти зараженню інфекціями HBV, HPV і захистити від розвитку раку, пов’язаного з цими вірусами. Отже, профілактичні вакцини проти раку шийки матки та вірусного гепатиту С були схвалені організацією FDA (Управлінням з контролю за продуктами та ліками, США). У більшості країн із розвиненою медициною вони входять до обов’язкового календаря вакцинації для дітей.
Вакцина БЦЖ (Бацила Кальмета-Герена) – ослаблена туберкульозна паличка. Присутня в СНД у календарі обов’язкових щеплень. Внесена до протоколу NCCN як одна зі складових стандартної терапії для лікування раку сечового міхура. Механізм дії при раку до кінця не вивчений, найімовірніше, причина ефективності БЦЖ у загальній стимуляції імунітету.
Першу у світі вакцину від раку запропонував американський хірург і онколог Вільям Колі. У 1891 році він упевнився, що є взаємозв’язок між захворюванням, спричиненим Streptococcus pyogenes, і регресією злоякісної пухлини у пацієнтів. У 1893 році доктор Колі розробив першу протиракову вакцину на основі Streptococcus pyogenes для лікування пацієнтів із саркомою (група злоякісних пухлин, які походять зі сполучної тканини).

Вакцина Колі зазнала гострої критики, тому що багато лікарів того часу не вірили в результати такого лікування. Лише у 1934 році Американська медична асоціація встановила, що вакцина Вільяма Колі все ж таки має цінність у запобіганні рецидивам раку і метастазам.
Пізніше цей медичний напрям набув розвитку: розроблення протиракової вакцини підтримали вчені в таких прогресивних країнах, як Німеччина і Японія. Фахівці цих країн розробили вакцини від раку легенів, щитоподібної залози, грудей і шлунка.
У 1999 році було проведено велике дослідження за міжнародними базами даних Surveillance Epidemiology End Results. Фахівці порівнювали 10-річну виживаність пацієнтів, яких лікували за протоколами, з тими, хто отримав вакцину Вільяма Колі. У результаті виявили, що стан пацієнтів, яким проводили терапію раку сучасними методами, був не кращим, ніж у тих, які отримали вакцину, відкриту доктором Колі понад 100 років тому.
Слід зазначити, що протиракова вакцина Колі не мала побічних ефектів, які з’являються після стандартної хіміо- або променевої терапії. Це доводить, що вакцина Колі від раку була досить ефективною і не поступалася за якістю класичним методами лікування онкологічних захворювань.
У 2011 році Нобелівську премію з фізіології та медицини вручили професору Університету Рокфеллера – Ральфу Стейнману «За відкриття дендритних клітин і їхньої ролі в набутому імунітеті». Нова вакцина від раку була розроблена на основі цього революційного відкриття.
Протиракову вакцину виробляють не тільки в Євросоюзі, Японії та США. Інститут експериментальної патології, онкології та радіобіології ім. Р. Є. Кавецького НАН України забезпечує пацієнтів індивідуальними аутовакцинами проти деяких видів раку.
Вакцина рекомендована пацієнтам з онкологічними захворюваннями на I-III стадіях після хірургічного лікування пухлини. Також протипухлинну вакцину можна застосовувати для профілактики рецидиву після хіміо- та променевої терапії.
З наукового погляду: протиракові вакцини створено на основі антигенів із пухлинної тканини пацієнта, модифікованих цитотоксичними лектинами – продуктами синтезу сапрофітної культури В. subtilis В-7025. Такий спосіб виготовлення вакцин забезпечує їхню високу специфічність та імуногенність завдяки присутності модифікованих пухлино-асоційованих антигенів і мікробних ад’ювантів.
За даними НАН України, використання протипухлинної аутовакцини в комплексній терапії онкологічних захворювань значно збільшує терміни виживання пацієнтів і покращує якість їхнього життя.
У післяопераційному періоді найкращих результатів лікування досягнуто при захворюваннях, що перелічені нижче.
Злоякісні пухлини головного мозку є важковиліковним видом раку. Центральна нервова система надійно захищена гематоенцефалічним бар’єром. Він перешкоджає попаданню в мозок небезпечних мікроорганізмів і токсинів, але при цьому ускладнює лікування онкозахворювань, не пропускаючи хіміотерапевтичні препарати.
Додаткова складність полягає в тому, що у головному мозку відсутні лімфатичні судини та дендритні клітини. Це клітини, що відіграють особливу роль у функціонуванні імунної системи. Вони розпізнають небезпеку (наприклад, мутацію в клітині, яка призводить до розвитку раку) та передають цю інформацію лімфоцитам, що знаходять та знищують потенційну загрозу.
Вчені з’ясували, що при певних станах, таких як запалення або зростання пухлини, лімфоцити можуть проникати в головний мозок. Це стало поштовхом до розробки нового методу лікування – дендритноклітинних вакцин. Вони виготовляються індивідуально для кожного пацієнта. Для цього необхідний зразок видаленої пухлини та невелика кількість периферичної крові. Потрапляючи в організм, вакцина активує механізм, за допомогою якого імунні клітини отримують здатність розпізнавати та атакувати пухлину. Таким чином організм пацієнта починає самостійно боротися з хворобою.
В останні роки були проведені численні дослідження, які довели ефективність вакцинотерапії при лікуванні раку мозку. Введення дендритних клітин дозволило збільшити 5-річну виживаність пацієнтів з гліомами з 5% до 20%. Ці пухлини практично неможливо повністю видалити, оскільки вони інфільтрують тканини мозку. Застосування вакцини дає можливість знищити ракові клітини, які могли залишитися після операції.
Хороші результати дендритноклітинні вакцини показали й при лікуванні астроцитом. Терапія допомогла збільшити тривалість життя пацієнтів з пухлинами 3 стадії практично в 2 рази. При анапластичних олігодендромах вакцинотерапія допомагає зупинити ріст новоутворення, а в деяких випадках навіть зменшити його. При цьому лікування сприяє підвищенню якості життя пацієнтів. Згідно з дослідженням, яке провели бельгійські вчені, 6 з 7 пацієнтів, що пройшли інноваційну вакцинотерапію, задоволені своїм станом та здатні вести повноцінне життя.
У більшості розвинених країн світу рак легенів є найбільш поширеним онкологічним захворюванням. Недрібноклітинний рак легенів (НМРЛ) становить 75-80% усіх діагностованих випадків. Єдиним радикальним методом лікування НМРЛ є хірургічна операція. Її результативність багато в чому залежить від ступеня поширення пухлини. П’ятирічна виживаність радикально прооперованих хворих становить 20%. Інші методи лікування такі, як променева та хіміотерапія надають тільки тимчасовий ефект. Останнім часом вчені звернули увагу на можливість лікування недрібноклітинного раку легенів за допомогою протипухлинних вакцин.
Існують різні види вакцин проти раку. Однак всіх їх об’єднує принцип дії. Він спрямований на активацію власної імунної системи пацієнта. Наприклад, є аутовакцини, які виготовляються з пухлинного матеріалу пацієнта та містять компонент, що підсилює терапевтичний ефект, – цитотоксичний лектин в.subtilis b-7025. Для виготовлення цієї вакцини не потрібна присутність пацієнта. Досить відправити в клініку зразок пухлинного матеріалу. Ефективність цього препарату в стабілізації або зменшенні пухлинного процесу становить 70%.
Рак яєчників називають «тихим вбивцею», оскільки спочатку він ніяк себе не проявляє і часто діагностується тільки на пізній стадії. Після хірургічного втручання з подальшою хіміотерапією у більшості пацієнток (85%) виникає рецидив та в кінцевому підсумку розвивається стійкість до хіміотерапевтичних препаратів.
Тому вчені зосередили свою увагу на тому факті, що у частини пацієнтів спостерігається імунна відповідь на розвиток пухлини. Ця особливість дозволила розробити протиракові вакцини, які шляхом стимуляції імунної системи здатні підвищити виживаність пацієнтів.
Лана Кандалафт, старший автор нового дослідження та ад’юнкт-професор Медичної школи Перельмана Університету Пенсільванії, вирішила оцінити ефективність нового лікування. Разом з колегами вона розробила «персоналізовані» вакцини для 25 пацієнток із запущеним рецидивуючим раком яєчників. За даними Американського онкологічного товариства, середня п’ятирічна виживаність пацієнток з рецидивуючим поширеним епітеліальним раком яєчників, становить тільки 17%.
Для створення вакцин використовували збережені зразки видалених раніше пухлин та кров, яку брали у самих пацієнток. Кожна з них отримала в середньому 16 доз вакцини. У жодної жінки не виникло серйозних побічних ефектів. Найбільша середня дворічна виживаність була відзначена у жінок, які отримували вакцину в комбінації з двома хіміотерапевтичними препаратами (78%). У контрольній групі, в якій пацієнтки отримували тільки хіміотерапію, показник виживаності склав 44%. І найдивовижніше: одній пацієнтці, яка отримувала тільки аутовакцину, вдалося досягти стійкої ремісії протягом 5 років після дослідження. До експерименту у неї було два рецидиви раку після хіміотерапії.
Таким чином вакцина від раку яєчників є перспективним методом лікування, який дарує надію пацієнтам з рецидивуючими пухлинами, стійкими до хіміотерапії.
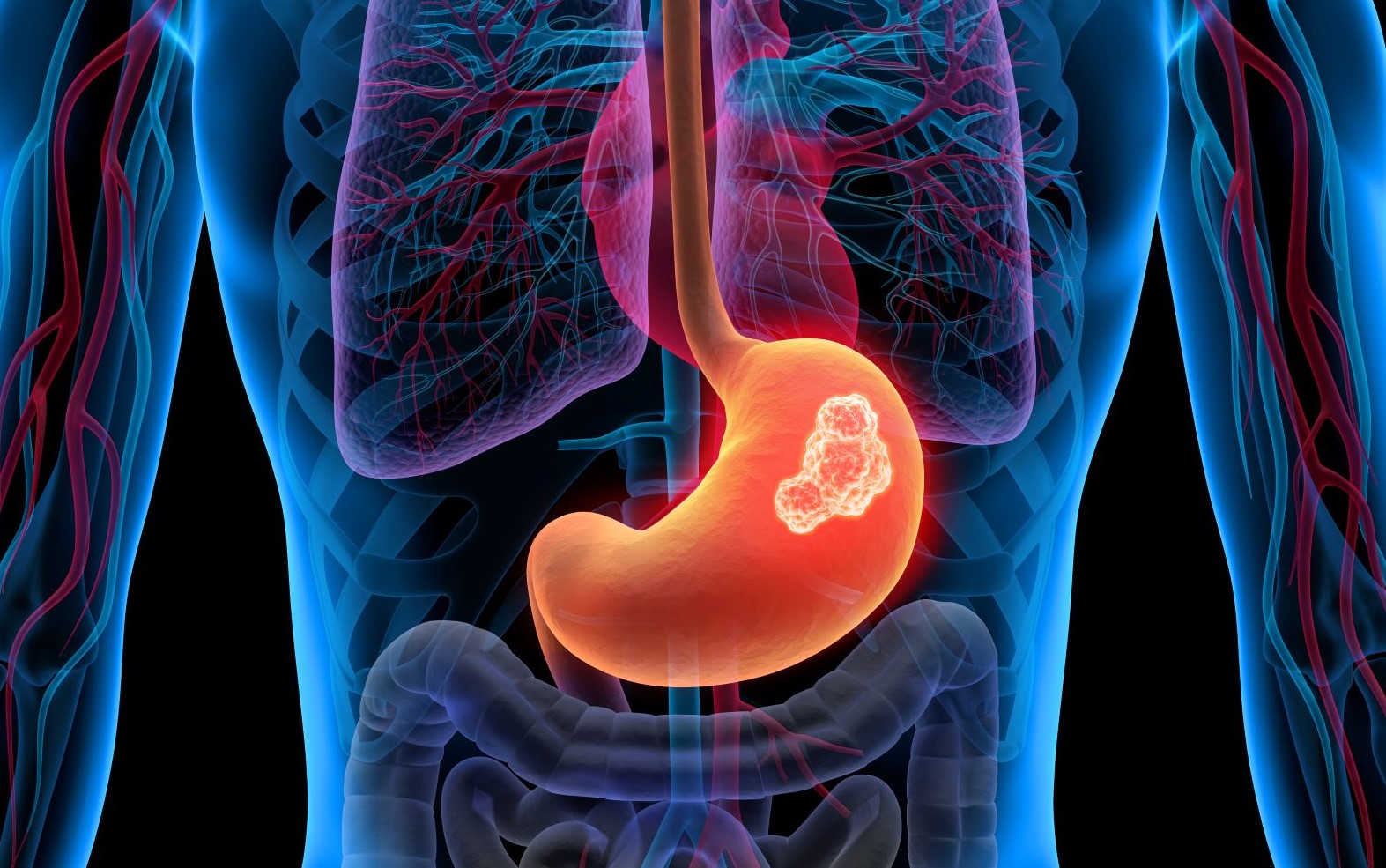
Незважаючи на прогрес у лікуванні злоякісних новоутворень шлунково-кишкового тракту, вони досі залишаються однією з найактуальніших проблем сучасної системи охорони здоров’я. Традиційне лікування, що включає в себе променеву та хіміотерапію, ефективно лише частково і пов’язано з розвитком серйозних побічних ефектів. В якості альтернативи вчені розглядають імунотерапію, а саме застосування протипухлинних вакцин.
Ефективність нового методу лікування оцінили українські дослідники, які використовували для терапії раку шлунка інноваційну вакцину власного виробництва. Вона створюється індивідуально для кожного пацієнта з аутологічних (власних) пухлинних клітин шляхом обробки їх цитотоксичними лектинами B. subtilis В7025.
У дослідженні взяли участь 217 пацієнтів з резектабельним раком шлунка (І–IV стадії) віком від 30 до 75 років. Після постановки діагнозу всім хворим була зроблена радикальна операція з видалення пухлини. Ступінь складності хірургічного втручання залежала від поширеності раку. Починаючи з 10 діб після операції частина пацієнтів отримувала вакцинотерапію.
Вчені прийшли до висновку, що лікування протипухлинною аутовакциною в післяопераційний період є безпечним, не викликає ускладнень і не вимагає використання додаткових медичних препаратів. Введення вакцини дозволяє зменшити ризик рецидиву раку та збільшити 5-річну виживаність пацієнтів.
Щоб пройти лікування раку шлунка аутовакциною, не обов’язково приїжджати в Україну. Досить мати законсервований зразок пухлини. Вакцина буде виготовлена в лабораторії і доставлена в клініку країни, в якій проживає пацієнт.
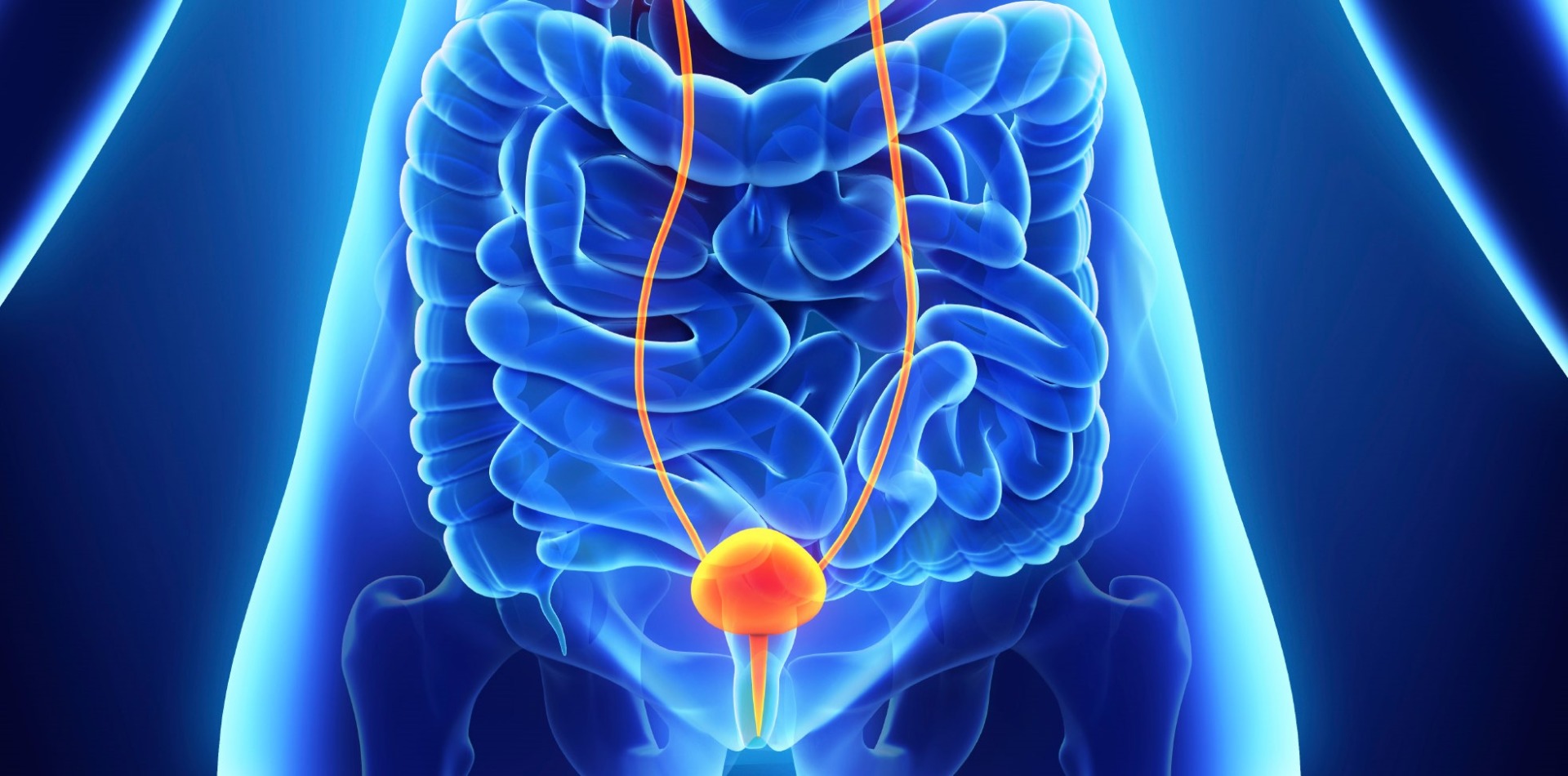
Згідно зі світовою статистикою, рак сечового міхура знаходиться на четвертому місці серед найбільш поширених злоякісних новоутворень у чоловіків та на 11 місці у жінок. Щорічно в усьому світі діагностують близько 400 нових випадків цього захворювання. Приблизно в 75% випадків виявляють поверхневий, неінвазивний гістологічний рак сечового міхура. Однак у половини пацієнтів з цим типом пухлини після проведення трансуретральної резекції реєструють рецидив захворювання, а у 5-25% цих хворих спостерігається прогресування до м’язово-інвазивної стадії після повторних рецидивів.
Імунотерапія має відносно успішну історію в лікуванні раку сечостатевих шляхів, починаючи з внутрішньоміхурового застосування протитуберкульозної вакцини Кальметта-Герена (БЦЖ). В даний час цей метод використовується як основна терапія для лікування поверхневого РМП після трансуретральної резекції. Однак він має обмежену ефективність та високий рівень токсичності й побічних ефектів.
Тому наразі для лікування раку сечового міхура використовують протипухлинні аутовакцини. Їх застосування допомагає активувати власну захисну систему пацієнта на боротьбу зі злоякісним процесом. Вакцинотерапія добре переноситься онкохворими і не викликає побічних ефектів. У комбінації зі стандартними методами лікування ця методика дозволяє підвищити результативність терапії та знизити ризик рецидиву захворювання.
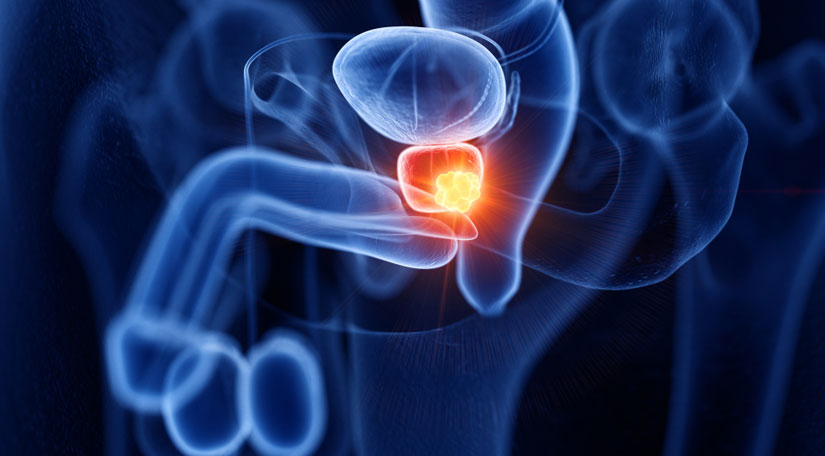
Наразі є одна, вакцина для лікування раку передміхурової залози, яка схвалена FDA, – Сипулейцел-Т (Провенж). На відміну від традиційних вакцин, що зміцнюють імунітет та підвищують стійкість перед інфекціями, даний препарат модулює імунну систему, допомагаючи їй атакувати клітини раку простати.
Протиракова вакцина Провенж – це аутологічний клітинний імунотерапевтичний препарат, призначений для лікування безсимптомного або мінімально симптоматичного метастатичного кастрат-резистентного (гормонорефрактерного) раку передміхурової залози.
Аутовакцина виготовляється індивідуально. Для цього у пацієнта витягують з крові лейкоцити. Потім у лабораторії їх змішують з пухлинними білками (простатичною кислою фосфатазою). Після цього лейкоцити вводять назад у кров. Потрапляючи в організм, вони передають отриману інформацію іншим імунним клітинам, які отримують здатність розпізнавати та атакувати ракові клітини.
Українські вчені розробили аутовакцину від раку простати зі схожим принципом дії. За ефективністю вона не поступається закордонному аналогу, але коштує набагато дешевше. Вартість повного курсу лікування препаратом Провенж, який складається з трьох інфузій , становить 93 000$, включаючи вартість введення вакцини. Ціна лікування української аутовакциной розраховується індивідуально, але вона на порядок нижче, ніж вартість американського препарату.
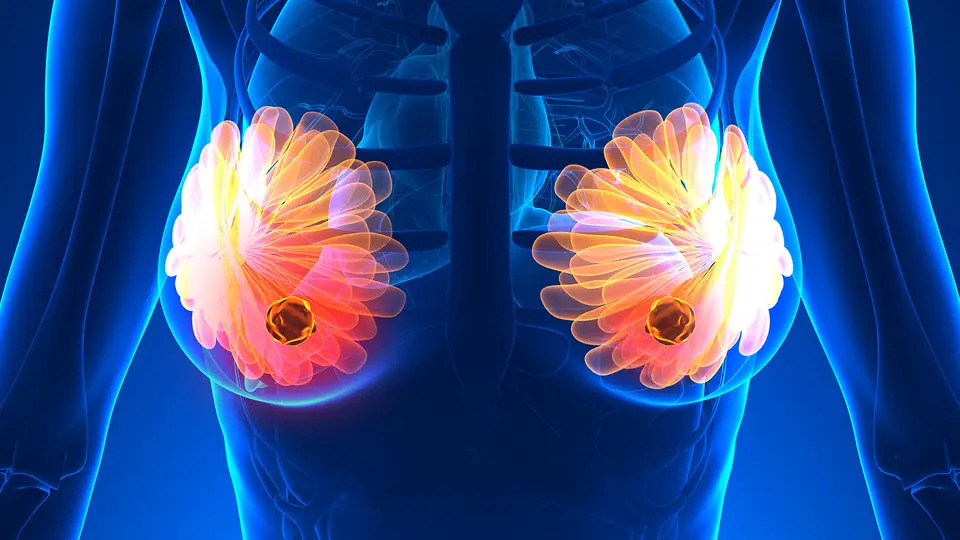
Останнім часом у всьому світі відзначають підвищення захворюваності та смертності від раку молочної залози, що займає перше місце серед злоякісних новоутворень у жінок. Це обумовлює актуальність проблеми розробки нових, більш ефективних методів лікування. Одним з найбільш перспективних напрямків в цій області є застосування протипухлинних аутовакцин.
Ефективність вакцинотерапії оцінювали українські вчені. Вакцина виготовлялася індивідуально для кожної пацієнтки на основі зразка раніше видаленої пухлини. Після курсу лікування дослідники дійшли висновку, що вакцинотерапія:
Крім цього, застосування вакцини від раку молочної залози сприяє поліпшенню загального стану пацієнтів і підвищенню якості їх життя.
Вартість протипухлинних вакцин широко варіюється. Ціна залежить від типу препарату, способу його виготовлення а також тривалості курсу лікування. У США і країнах Європи вартість протиракових вакцин досить висока і починається від 90 000$. Вакцини українського виробництва набагато дешевші, при цьому за ефективністю вони не поступаються аналогічним препаратам з інших країн. Щоб дізнатися вартість імунотерапії раку із застосуванням ауто- або ксеновакцин, зв’яжіться з лікарем-координатором МедТур. Він відповість на всі ваші запитання, уточнить ціну лікування в вашому конкретному випадку та допоможе вирішити всі організаційні питання.
Аутовакцина має виражений протипухлинний ефект на 1-3 стадіях захворювання. Покращує витривалість пацієнтів до хіміо- та променевої терапії, запобігає розвитку цитопенічних станів (дефіцит клітин крові).
Протиракова вакцина чинить антирецидивну та антиметастатичну дію при різних формах злоякісних новоутворень.
Протипухлинні аутовакцини застосовують тільки за призначенням лікаря-онколога і під його контролем.
Компанія МедТур співпрацює з провідними медичними установами в різних країнах. Щоб пройти лікування із застосуванням протиракової вакцини, залиште звернення на сайті. Лікар-координатор безкоштовно проконсультує вас і запише до фахівця, який проведе протипухлинну вакцинацію в Україні або за кордоном.
Будь ласка, оцініть роботу МедТур
