Дзвінки для України
Дзвінки для Європи
Дзвінки для США

Олександр Михайлович Возняк закінчив Київський медичний інститут у 1988 році. Чотири роки він працював загальним хірургом, потім пройшов клінічну ординатуру з нейрохірургії в Інституті нейрохірургії Ромоданова. Пропрацювавши там 18 років, лікар перейшов працювати до Клінічної лікарні «Феофанія».
«Після закінчення ординатури, у 95 році я вступив на курси Європейської асоціації нейрохірургів, де через 4 роки закінчив повний цикл навчання. Тоді я був третім лікарем в Україні, хто закінчив ці курси. Так почалася моя самоосвіта у вигляді поїздок провідними клініками світу.
Тільки в Японії я був вісім разів. Неодноразові стажування в Штатах, Німеччині, і цю освіту я продовжую і зараз, оскільки мене часто запрошують як лектора. Я слухаю своїх же колег і продовжую вчитися, тому що в нейрохірургії вчитися потрібно все життя. Це постійне вдосконалення, постійне професійне зростання, і зупинятися ми не можемо.
Вважається, що нейрохірург повинен змінювати концепцію кожні п’ять років. Він має переоцінити свій досвід, напрацювати новий і запропонувати нові підходи для лікування своїх пацієнтів. Я працюю в такому ритмі.»

«Відділення нейрохірургії Феофанії функціонує в структурі науково-практичного центру. Ми аналізуємо нашу роботу, і на базі цього наші фахівці та колеги в Україні захищають кандидатські та докторські дисертації.
Ми самі постійно публікуємо статті в провідних світових журналах, тобто наші роботи приймають, вони проходять повноцінний аналіз і публікуються в німецьких та американських виданнях. Нам дуже приємно, що наші дані є цікавими для колег за кордоном.
Крім цього, я активно співпрацюю з кафедрами нейрохірургії, мене так само запрошують читати лекції. Наш напрямок діяльності полягає в аналізі, своїх власних наукових висновках та їхніх публікаціях. Усе, що робиться у нас, це абсолютно презентабельно і придатне для наукового аналізу.
Ще щодо наукової діяльності, я єдиний з українських нейрохірургів, якого Американська асоціація нейрохірургів запрошувала на Гранд Раундс. Це читання лекцій, яке транслюється на всю мережу Америки, її слухають усі резиденти. Для мене це визнання.»

«Одна з наших останніх публікацій в американському журналі щодо каверном зорових нервів, дуже рідкісного захворювання, дійсно викликала певний резонанс. Я постійно отримую запрошення від інших журналів публікуватися. Перед цим, у німецькому журналі Neurosurgical Review наша стаття щодо менінгіоми горбка турецького сідла зібрала дуже хороші відгуки, у мене часто запитують її повний текст, видно що читають і людям це цікаво.»
«У 2007-му році я зустрів професора Фукушиму. Ми познайомилися з ним у Празі на курсах з хірургії основи черепа, і з цього часу ми стали друзями, він став моїм наставником і гуру. Він допоміг мені переглянути своє ставлення до хірургії і виробити власну концепцію для лікування нейрохірургічних пацієнтів.
Навколо Фукушими існує велике коло провідних нейрохірургів світу, і мені приємно, що я належу до цієї групи. Ми дружимо, постійно спілкуємося, я запрошую їх до себе в рамках конференцій, коли проводяться показові операції, що транслюються в зал. Люди можуть дивитися й обговорювати цю хірургію.
У мене в операційній оперував Фукушима, оперував професор Вільям Т. Колдвелл із Солт-Лейк-Сіті, професор Хонго з Японії, Дукаті з Італії, і ще багато фахівців.»



«Я прожив дуже цікавий час, тому що коли я прийшов у нейрохірургію, в нашій країні був єдиний комп’ютерний томограф радянського виробництва, встановлений в Інституті нейрохірургії, і все. Уся інша діагностика базувалася тільки на рентгенівських знімках і неврологічній оцінці пацієнта. Я застав цей час.
На моїх очах за 30 років хірургія зробила колосальний прогрес і величезний ріст не тільки у нас, а й за кордоном. Звісно, на той час за кордоном теж з’являлися МРТ, уже були комп’ютерні томографи, але все одно там ще теж була та стара школа.
Безумовно, ми не є законодавцями моди нейрохірургії, ми відстаємо, трохи йдемо за ними. Принципово мені приємно говорити про те, що ми на сьогоднішній день, принаймні наша операційна, обладнана так само як в університетських клініках Німеччини. У нас є все обладнання, яке потрібне для повноцінної ефективної хірургії. І в плані обстеження, і в плані хірургії.»
«Наш центр покриває практично весь спектр нейрохірургічної патології. У нас немає вузької спеціалізації. Ми лікуємо пацієнтів з будь-якими захворюваннями нервової системи.
Кожен випадок у нейрохірургів дуже індивідуальний, немає двох однакових хворих, немає двох стандартних операцій. Кожна операція має свої особливості, і дуже багато доводиться вирішувати під час хірургії. Для нас кожен випадок цікавий і має свою особливість.
Часто до нас потрапляють пацієнти, від яких відмовляються практично скрізь, і навіть за кордоном. Нам вдається успішно їх лікувати з дуже хорошими результатами. Ми концентруємо пацієнтів із кавернозними ангіомами стовбура мозку — це складна патологія, хірурги зараз з обережністю ставляться до таких операцій. Ми проводимо такі операції, у нас є потік і на сьогоднішній день у нас найбільша група прооперованих пацієнтів в Україні.
Операції пройшли успішно, з мінімальними ускладненнями і нульовою летальністю.
Дуже великий потік пацієнтів з аденомами гіпофіза — я особисто зробив уже понад 1200 операцій і є експертом у цій сфері хірургії. Направляють до нас таких хворих і офтальмологи, і ендокринологи, тобто ми є центром із субспеціалізацією з цієї патології.
Ще цікавими є операції, які ми проводимо на пацієнтах у ясній свідомості. Можу сказати, що ця операція в нас на потоці. Коли ми оперуємо пухлини функціонально значущих зон головного мозку, для нас дуже важливо не пошкодити мовний і рухові центри. Тобто ми будимо хворого, і ми можемо з ним спілкуватися під час операції, контролювати його мову і рухи. Для нас це вже стало рутинною, але в принципі ці операції досить унікальні.
Невринома слухового нерва не скрізь у світі оперується, і не з таким позитивним ефектом і мінімумом ускладнень як у нас. Тобто, якщо ми раніше боролися за збереження тільки лицьового нерва під час цієї хірургії, то зараз збереження лицьового нерва взагалі не є проблемою, ми боремося за збереження слуху, що є високим пілотажем хірургії цих пухлин. Ще раз повторюся, що кожен випадок у нас унікальний і особливий.»
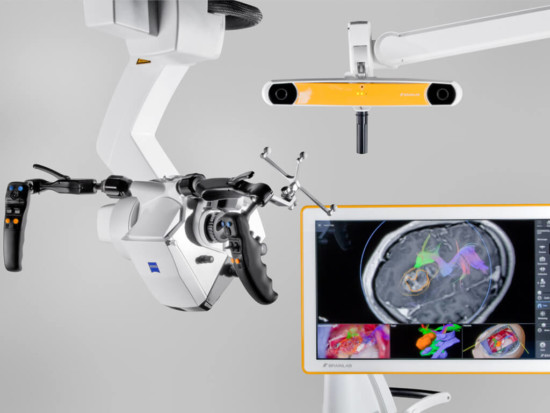
«Нейрохірургія є дуже високотехнологічною спеціальністю. Досягти прогресу тут без інструментального забезпечення практично неможливо. Одними руками можна зробити багато чого, але без апаратного забезпечення доводиться працювати наосліп.
Насамперед важлива візуалізація: хороша оптика у вигляді сучасного мікроскопа. Можу похвалитися, що у нас одна з останніх моделей, не кажучи про те що є ще й запасні нижчого рівня.
Друге – нейронавігація, яка дозволяє нейрохірургу знати, де він перебуває в будь-який момент операції. Тому що вийти за межі тієї області, в якій хірург може працювати безпечно, дуже легко. Втратити орієнтування в рані дуже просто. Таким чином, зменшується психологічне навантаження на хірурга, тому що він знає де він, він упевнений і він працює в тій зоні, в якій безпечно, і він знає що ускладнень у пацієнта не буде.
Ттретій аспект — це нейрофізіологічне забезпечення. Нейрофізіологія — це вже функціональні дослідження. Тобто, ми протягом усієї операції можемо моніторити потрібні нам функції – перевіряти зір, слух, будити пацієнта і перевіряти, чи зможе він розмовляти, виявляти зони руху. Наосліп це неможливо зробити, тому що особливість мозку така, що в ньому немає абсолютно точних детермінованих функціональних зон. Вони можуть перебувати в різних місцях і їх потрібно знаходити. У нас є можливість це робити під час операції. Обладнання нашої операційної відповідає хорошому європейському рівню.
І останній аспект – це мікро інструментарій, предмет моєї особливої гордості. Протягом багатьох років я збираю цей інструмент, купую його в різних країнах світу, в Японії, Штатах, Європі та привожу сюди, і все це в мене під рукою. У мене є унікальний інструмент, якого немає навіть у деяких моїх колег. Вони приїжджають сюди і дивуються. Це цілий набір інструментів, який може знадобитися в будь-який момент, і я знаю, де він знаходиться, я його візьму і зроблю те, що потрібно.»
«Ви торкнулися дуже цікавої та актуальної теми, тому що останнім часом відбулася дуже серйозна трансформація поглядів і стандартів щодо лікування епілепсії. Ще десятиліття тому пацієнти з епілепсією розглядалися як нейрохірургічні за залишковим принципом — коли вже неефективна консервативна терапія, змінили безліч препаратів, тільки тоді епілептологи замислювалися над тим, щоб направити до нейрохірурга.
На сьогоднішній день концепція змінилася діаметрально, пацієнт з епілепсією з моменту виявлення і появи нападів повинен спостерігатися нейрохірургом теж. Тут є досить переконлива статистика, при тому що в популяції десь від 0,5 до 0,9% населення страждає на епілепсію, це досить велика цифра, у 30% пацієнтів консервативне лікування неефективне. З цих 30 % у половини можна досягти повного одужання пацієнта завдяки хірургічному втручанню. Виходить досить велика когорта пацієнтів, яку безглуздо тягнути роками на високих дозах антиепілептичних препаратів, за умови, що їх можна одразу обстежити, знайти епілептогенне вогнище і його видалити.
Ми також ведемо іншу групу пацієнтів, у яких немає епілептогенного вогнища, видимого на МРТ, і де потрібно шукати саме кору, яка запускає ці напади. Це більш складні операції, і їх ми теж робимо, хоча таких пацієнтів значно менше.
Від 15 до 20 % пацієнтів з епілепсією мають вогнища, які можуть бути видалені хірургічно. Пацієнт може бути якщо не позбавлений нападів, то принаймні йому можна знизити дози ліків, і це ніяк не порушуватиме якість життя. Прийом високих доз протиепілептичних препаратів може знижувати якість життя пацієнта, його щоденну активність.»
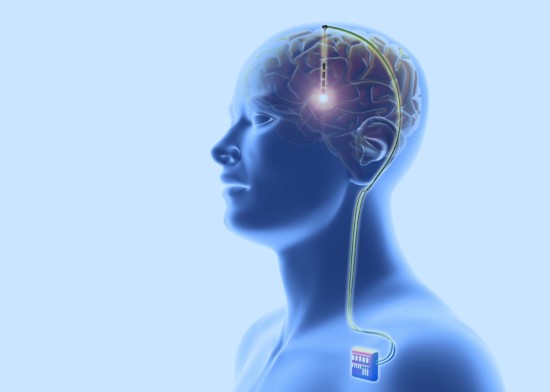
«Лікування хвороби Паркінсона, крім медичного аспекту, має ще й досить великий соціальний аспект. Про це говорити можна до нескінченності, але якщо говорити мовою цифр, то від 1/4 до 1/3 пацієнтів із хворобою Паркінсона рано чи пізно потребують хірургічного втручання. Це встановлення глибинних електродів deep brain stimulation, спосіб, який практично у всіх випадках дає ефект, і ми цим теж займаємося.
Проблема полягає в досить високій вартості самого стимулятора. І другий аспект — це вартість самої процедури. Якщо говорити вже про вартість процедури, то в нас вона на порядок нижча ніж у Німеччині. У цьому відношенні ми привабливі для наших пацієнтів і пацієнтів з країн СНД, тому що не потрібно платити десятки тисяч € за саму хірургічну процедуру, а вартість стимулятора скрізь однакова.
Є ще проблема відбору пацієнтів, де ми не завжди зустрічаємо розуміння лікарів. Часто самі пацієнти нас знаходять, без направлення лікаря. Ми поступово популяризуємо, намагаємося скрізь розповідати і показувати, що це можна і потрібно робити. Навіть якщо перерахувати вартість препаратів, які пацієнти приймають роками, то купівля одного стимулятора буде економічно вигіднішою для пацієнта, ніж постійний прийом препаратів.»
«Стимулятори в усьому світі використовуються одних і тих самих виробників. Вони нічим не відрізняються, у нас в Україні є дистриб’ютори трьох основних світових виробників.
Сама методика не відрізняється нічим, тому що є стандартний набір діагностичної та лікувальної апаратури й обладнання для того, щоб встановити електроди. Контроль встановлення електродів здійснюється абсолютно ідентично що в нас, що в Штатах, що в Німеччині. Кваліфікація персоналу висока, вони всі у свій час навчалися за кордоном, у них є потік хворих.
Операція відбувається на потоці, по суті кожні 1-2 тижні у нас проходить така операція. Тому я часто не бачу сенсу в поїздках пацієнтів за кордон за величезні кошти, тільки за установку.
Пацієнт, якому встановили стимулятор, потребує постійного спостереження, потрібно коригувати режими стимуляції, пацієнт має бути постійно в контакті з лікарем. Це дуже виграшно, тому що пацієнт може постійно бути тут у країні, звернутися до нас, отримати консультацію, лікар може підкоригувати режим стимуляцій, щоб отримати кращий ефект.
Їздити заради цього за кордон затратно, і не завжди можливо, навіть ось зараз в умовах вірусу це практично неможливо. Коли до нас звертаються пацієнти з інших установ, нам іноді складно провести якусь корекцію, тому що ми не знаємо, які режими встановлені, яка модель лікування в тій установі, де пацієнт був пролікований раніше, тому краще, звісно, робити все тут і мати постійний контакт із лікарем, який спостерігає пацієнта.»
«З одного боку клініка завжди зацікавлена себе рекламувати. Особливість у тому, що в цій рекламі далеко не завжди достатньо об’єктивна інформація. Виходячи зі свого досвіду і розуміння того, як пацієнти до нас приходять і як нас знаходять, можу сказати, що все-таки найкраща рейтингова оцінка клініці — це відгуки пацієнтів, які в ній пролікувалися.
Дуже багато інформації про нас в інтернеті і, наскільки я знаю, вона дуже позитивна. Мені це приємно, і багато людей приходять і кажуть: «ось ми почитали, що люди у вас лікувалися, виписалися, всі дуже задоволені хорошим результатом». На сьогодні це сарафанне радіо інтернету найефективніше.»
«Від того, як буде проведено бесіду з пацієнтом, як він буде налаштований на операцію, як він буде поінформований про свою хворобу, багато в чому залежить і успіх самого лікування. Ми приділяємо дуже велику увагу тому, щоб пацієнт знав результат свого лікування і навіть можливі ускладнення.
Ми переконані в тому, що пацієнт не повинен боятися хірургії. Принаймні, ми маємо максимально його інформувати, що ніхто не йде на невиправданий ризик, ніхто не робить авантюрну операцію вийде/не вийде. Пряме залякування пацієнта працює і проти самого ж лікаря. Якщо лікар іде на операцію, він має бути впевнений в успіху.
Пацієнт повинен розуміти, що якщо у лікаря під час операції виникає ситуація, коли може бути ускладнення — лікар на цьому етапі зупиниться. Лікар знає як це зробити, і він ліквідує цю загрозу.
Пацієнт повинен знати про своє захворювання, не треба приховувати від нього, навіть у разі злоякісних пухлин, у разі найнесприятливіших прогнозів, пацієнт повинен знати про своє захворювання, але він має бути однаково оптимістично налаштований перед операцією. Ми повинні йому розповісти, що це його шанс, і він повинен його використати і жити далі, і зберігати при цьому високу якість життя. Це етичний аспект нашої роботи.»
«Якщо підсумувати основні тенденції сучасної нейрохірургії, можу насамперед сказати про роботизацію нейрохірургії, яку я, як нейрохірург, не підтримую. Кожна нейрохірургічна операція абсолютно індивідуальна, тут немає стандартних процедур. Саме досвід лікаря, його знання патологій і досвід хірургічний дозволяє досягти результату. Жодна стандартизація і роботизація не може дати хорошого ефекту.
Напрямок роботохірургії в певній категорії пацієнтів має сенс, наприклад при хірургії хребтового стовпа. Це зменшує ймовірність людської помилки під час операції, тому що є фіксований хребет, певна траєкторія, і машина проводить шурупи чи зонди за певною траєкторією, виключаючи якийсь людський фактор. Тут я згоден. Але коли йдеться про відкриту серйозну хірургію, я абсолютно не підтримую роботизацію, тим більше не підтримую хірургію на відстані, в якій немає сенсу взагалі. Хоча хтось для реклами це робить.
Другий напрямок — це протезування зору та слуху. Так він розвивається. На сьогоднішній день ставлять електроди в стовбур головного мозку для відновлення слуху, є позитивні результати. Але знову ж таки ці операції не на потоці. Протезування зору поки що на рівні експериментів, є обнадійливі результати, але я думаю, що до клінічного застосування ще дуже далеко.
Ще дуже важливий аспект – це, так звана, відновлювальна хірургія при пошкодженнях спинного мозку. Дуже багато робіт із відновлення цілісності спинного мозку.
Ще один напрямок — це розвиток так званих роботів, які можуть допомагати людині рухатися. Керовані мовою або навіть думкою, ці роботи можуть навіть знерухомленій людині дати можливість рухатися, ходити, маніпулювати. Це теж усе на стадії розробки, дуже дорого, але досить великий прогрес.»
Будь ласка, оцініть роботу МедТур
