X
Звонки для Украины
Звонки для Европы
Звонки для США
Цирроз печени
Цирроз печени: симптомы, признаки, диагностика, лечение в лучших клиниках
Цирроз печени — это опасное заболевание, которое входит в число шести основных причин смерти людей в возрасте 35-60 лет в развитых странах. Согласно статистике, болезнь обнаруживается примерно в 15-30 случаях на 100 тысяч человек. На данный момент около 20 миллионов на планете страдает от этой патологии. И в ближайшее время по прогнозам ученых количество людей с данным заболеванием будет увеличиваться.
Цирроз печени плохо поддается лечению, однако в последнее время появляются новые методы терапии, с помощью которых можно эффективно воздействовать на патологический процесс, заметно улучшить состояние здоровья и продлить жизнь. Врачи-координаторы МедТур помогут вам найти и выбрать лучшие клиники и пройти лечение у врачей, которые используют самые новые и прогрессивные методики.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Цирроз печени: причины появления
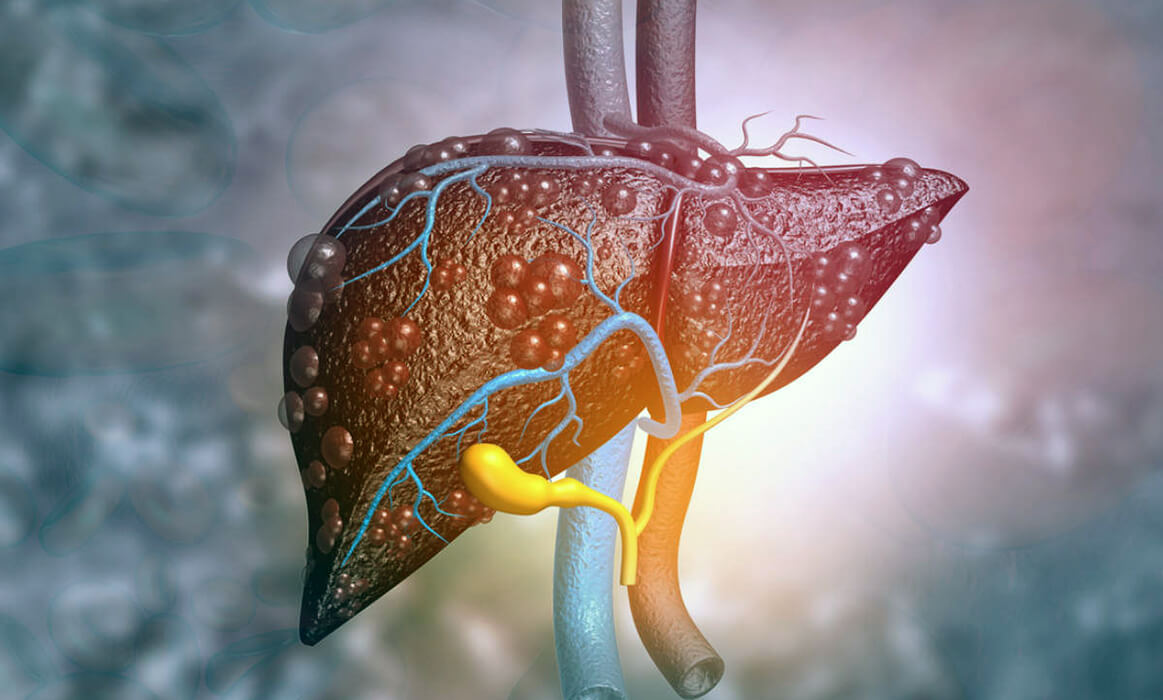
Непосредственной причиной развития цирроза является избыточное количество соединительной ткани в печени. Когда гепатоциты при данной патологии заменяются клетками соединительной ткани, образуются своеобразные рубцы, которые могут мешать нормальной работе печени. При появлении таких соединительнотканных рубцов сначала диагностируют фиброз печени. Если же соединительной ткани становится слишком много, то ставится диагноз “цирроз”. Это означает, что орган перестает полноценно выполнять свои функции: детоксикационную, пищеварительную, кроветворную.
Когда развивается цирроз печени, причины могут быть различными, но чаще всего патология возникает на фоне злоупотребления алкоголем и воздействия вирусов гепатита В и С. Также среди факторов, которые запускают патологические изменения в печени:
- аутоиммунные процессы;
- генетические аномалии;
- воздействие токсических веществ;
- длительный прием некоторых лекарственных препаратов;
- венозный застой, развившийся вследствие сердечно-сосудистых заболеваний;
- воспалительные процессы в желчных протоках.
Симптомы цирроза печени
Первые признаки цирроза печени неспецифические: повышенная утомляемость, слабость, головные боли, раздражительность. Или же на ранних стадиях заболевание может вообще не давать симптомов. Позже появляются дополнительные симптомы цирроза печени, связанные с пищеварительной системой.
Цирроз печени – симптомы:
- тошнота;
- отрыжка;
- ухудшение аппетита;
- нарушения стула;
- тяжесть в желудке после еды;
- боль в животе в правом боку (где находится печень) после приема пищи.
На более поздних стадиях могут появляться такие симптомы цирроза как кровоточивость десен, кровотечение из носа, появление синяков без видимых причин (геморрагический синдром). Позже могут добавляться следующие признаки цирроза: желтоватый оттенок кожи, асцит (появление жидкости в брюшной полости), развитие энцефалопатии.
В качестве осложнений могут возникать желудочные кровотечения, тромбоз печеночных вен, печеночная кома, печеночноклеточный рак и другие опасные состояния, которые несут угрозу жизни.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Стадии цирроза
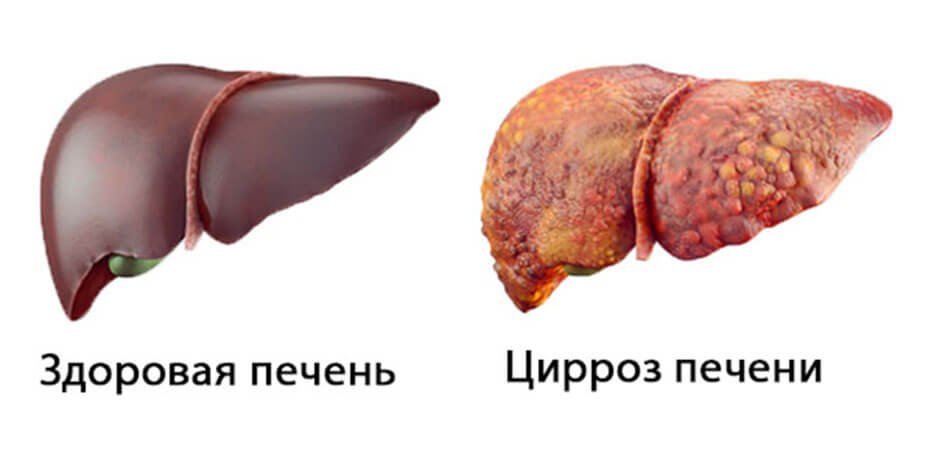
Выделяют несколько стадий заболевания. Каждая из них характеризуется определенной степенью развития патологических изменений в печеночных тканях и имеет определенные клинические проявления.
Цирроз печени – стадии:
- Стадия компенсации (1 стадия). Цирроз в стадии компенсации обычно протекает бессимптомно или со слабыми симптомами. Несмотря на начинающиеся процессы замены гепатоцитов соединительной тканью, печень за счет активной работы здоровых клеток еще справляется с функциональными нагрузками.
- Цирроз печени 2 стадия (стадия субкомпенсации). На этом этапе развивается хронический воспалительный процесс. Появляются области, в которых рубцовая ткань заменила нормальную ткань. При этом орган уже не может полноценно выполнять свои функции, и это приводит к появлению характерной симптоматики данного заболевания. Появляются повышенная утомляемость, тошнота, снижение аппетита, потеря веса, головные боли, раздражительность. При употреблении тяжелой пищи, возникают болевые ощущения в правом боку.
- Стадия декомпенсации (3 стадия). На этой стадии цирроза рубцовая ткань преимущественно уже заменила нормальную, прогрессирует печеночная недостаточность. Появляются такие признаки патологии как желтый цвет кожи, сильное похудение, асцит, человека беспокоят приступы рвоты. Нарушается работа других органов и систем организма. Могут развиваться осложнения, такие как кровотечения, тромбирование вен, печеночная кома. На этом этапе заметно повышается риск смертельного исхода.
Для каждой стадии цирроза печени применяются свои подходы в лечении, терапия подбирается с учетом масштабности поражения печеночных тканей. Поэтому важно провести точную диагностику, которая позволит максимально четко обозначить картину болезни и подобрать терапию.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Диагностика цирроза
Для диагностики болезни назначается комплексное обследование, которое может включать:
- УЗИ печени;
- лабораторные исследования (биохимия крови, тесты на гепатит В и С и т.д.);
- компьютерную томографию, МРТ;
- эластометрию;
- биопсию печени.
Точная диагностика позволяет увидеть состояние органа, определить стадию заболевания и обнаружить причину развития цирроза, что очень важно для правильного выбора тактики лечения.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Гепатит и цирроз печени
Хронический вирусный гепатит, если его не лечить, со временем может приводить к циррозу. Так, примерно у 20% людей с вирусным гепатитом С со временем возникает цирроз. От момента заражения до развития болезни в среднем проходит 25-30 лет, хотя если присутствуют другие провоцирующие факторы, это может наступить быстрее. Также может вызывать цирроз печени гепатит В. Гепатит В может протекать в острой и хронической форме. При хроническом течении достаточно высока вероятность, что разовьется цирроз.
Если вирусный гепатит является причиной заболевания, очень важно это выявить и определить какая конкретно разновидность вируса гепатита привела к воспалению и изменениям в структуре органа. Тогда частью лечения обязательно будет специфическая противовирусная терапия, что позволит повысить эффективность лечения.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Лечение цирроза печени
Лечится ли цирроз печени? Современная медицина предлагает достаточно большой спектр различных методов, которые могут быть эффективными на разных этапах развития патологии. При этом принципы лечения цирроза печени общие для всех видов заболевания. Терапия направлена на то, чтобы замедлить патологические процессы, уменьшить симптомы и избежать осложнений. Тактика лечения подбирается в зависимости от течения цирроза печени, стадии заболевания, причин его возникновения, наличия осложнений. Традиционное лечение цирроза может включать как консервативное лечение, так и хирургические методы. К новейшим методикам относится применение клеточной терапии.
Начальная стадия цирроза печени: лечение
Прогноз цирроза печени в целом неблагоприятный. Однако если болезнь удается обнаружить на начальной стадии, то она достаточно хорошо поддается лечению. И если правильно подобрать терапию, можно остановить деструктивные процессы.
Обычно рекомендуется коррекция образа жизни, отказ от алкоголя. Важную роль играет диета при заболевании печени. Из рациона рекомендуется исключить жирное мясо, рыбу, птицу, соленую пищу, копчености, жирные молочные продукты, капусту, редьку, чеснок, лук. Следует избегать жареной пищи, отдавать предпочтение вареным, тушеным, запеченным блюдам.
Также в качестве терапии могут назначаться гепатопротекторы, витамины, противовирусные средства и другие препараты.
Вторая стадия цирроза: лечение
Если диагностирована 2 стадия цирроза печени, терапия подразумевает интенсивное лечение лекарственными средствами. Могут применяться иммуносупрессивные средства, гепатопротекторы, гормональные препараты, интерфероны и т.д. Если прием медикаментов не дает результатов, то цирроз печени лечится с помощью пересадки печени или ее фрагмента от донора. Несмотря на то что это дорогое и сложное лечение, для многих пациентов, зачастую это единственная возможность спасти жизнь.
Врачи-координаторы МедТур помогут найти оптимальное предложение пациентам, нуждающимся в трансплантации.
Лечение декомпенсированного цирроза печени
На стадии декомпенсации очень высок риск развития опасных осложнений. Лечение в таких случаях проводится в стационаре. Может рекомендоваться пересадка печени, но не всегда ее можно провести из-за плохого общего состояния пациента. Терминальная стадия цирроза несет угрозу жизни и прожить еще 2-3 года удается только половине пациентов.
На этом этапе может рекомендоваться пересадка печени. Не всегда ее можно провести из-за плохого общего состояния пациента. Тем не менее при диагнозе цирроз медицинская процедура трансплантации позволяет спасти человеку жизнь.
МедТур поможет вам найти клинику, в которой берутся за лечение цирроза на любых стадиях и успешно проводят пересадку печени. Свяжитесь с врачом-координатором МедТур, чтобы узнать больше информации.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Современные методы лечения цирроза печени
Сегодня наиболее прогрессивной методикой является клеточная терапия цирроза, при которой для лечения используются стволовые клетки. Особенность этих клеток в том, что попадая в организм пациента, они способны дифференцироваться в разные типы клеток. Использование стволовых клеток позволяет улучшить состояние печени на всех стадиях заболевания, при этом терапия хорошо переносится пациентами.
Исследования доказали, что внедрение стволовых клеток приводит к ряду положительных эффектов:
- замедляется разрушение гепатоцитов;
- уменьшается воспаление в печени;
- улучшаются биохимические показатели крови;
- улучшается иммунорегуляция;
- улучшается общее самочувствие пациентов.
Для терапии могут использоваться собственные стволовые клетки или донорские. Собственные обычно извлекают из жировой ткани или костного мозга. Клетки могут вводиться внутривенно или непосредственно через печеночную артерию.
Этапы применения клеточной терапии
- Проводится обследование и индивидуально определяется дозировка в зависимости от параметров заболевания.
- Производится забор стволовых клеток.
- Клетки помещаются в специальные условия, выращиваются до нужного количества и определенным образом обрабатываются.
- Полученный клеточный препарат вводится внутривенно один или несколько раз.
В 95% случаев клеточная терапия дает положительный эффект. Улучшается качество жизни пациента, печень начинает лучше работать, снижается риск смерти. Степень успешности лечения зависит от стадии болезни, присутствия осложнений и других параметров, но на любом этапе заболевания терапия дает положительный результат.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Профилактика цирроза печени
В качестве профилактики развития патологии рекомендуется:
- отказ от алкоголя;
- своевременное лечение болезней печени;
- достаточная двигательная активность и сбалансированное питание,
- контроль общего состояния здоровья.
Лучшие врачи по лечению цирроза печени
Лечением заболевания занимается врач-гепатолог. У вас есть возможность попасть в ведущие клиники мира и обратиться к лучшим гепатологам. Врачи-координаторы МедТур помогут вам найти клинику и врача, возьмут на себя все организационные вопросы.
Проконсультироваться о возможностях применения клеточной терапии можно онлайн у доктора Ковальчука Андрея Олеговича, кандидата медицинских наук, специалиста по регенеративной медицине, биотехнолога, хирурга.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Часто задаваемые вопросы
Цирроз печени: сколько с ним живут?
Продолжительность жизни при этом заболевании в среднем составляет 10 лет, но эта цифра может заметно изменяться. Сколько живут с циррозом печени, зависит от стадии заболевания. Если патология обнаружена на ранних стадиях, то длительность жизни может значительно увеличиваться. Не менее важное значение играет то, насколько правильно подобрано лечение, и применяются ли наиболее эффективные методы.
МедТур поможет вам найти медицинское учреждение, в котором используют самые передовые и действенные методики лечения этого заболевания. Врач-координатор МедТур предоставит вам подробную информацию о клиниках в разных странах, расскажет о лучших гепатологах, сориентирует по стоимости медицинских услуг.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Цирроз печени – болезненное состояние?
Характерным проявлением данной патологии является болевой синдром. Согласно статистическим данным, примерно у 80% людей с данным диагнозом присутствуют болевые ощущения в животе. Боль обычно тупая, ноющая, может быть покалывания, пульсирующая. Она локализуется в правом подреберье и может возникать достаточно часто.
На какой стадии цирроза появляется асцит?
Что такое асцит? Это особое состояние, при котором в брюшной полости скапливается большое количество жидкости. В большинстве случаев причиной возникновения асцита являются различные печеночные проблемы, обычно портальная гипертензия, при которой в воротной вене повышается давление. Жидкость давит на диафрагму, повышает внутрибрюшное давление, что негативно сказывается на работе сердечно-сосудистой и дыхательной системы. Если развивается асцит, симптомы, которые это сопровождают: увеличение живота и массы тела, ощущение распирания живота,болевые ощущения в области живота. Со временем живот увеличивается в размерах и выпирает, что видно визуально “невооруженным глазом”.
Асцит развивается на последних стадиях заболевания. Патологические процессы в печеночных тканях приводят к тромбозу или сдавливанию воротной вены или ее ветвей, что провоцирует скопление жидкости в брюшной полости. Согласно статистическим данным, асцит – это осложнение, которое обнаруживается примерно у 60% пациентов с данной патологией.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Сколько раз вводятся стволовые клетки для получения положительного результата?
Клеточная терапия может включать от 1 до 5 процедур. Их количество, а также дозировку стволовых клеток врач подбирает индивидуально с учетом стадии болезни и других особенностей состояния. Промежуток между процедурами обычно составляет несколько месяцев.
Хотите получить бесплатную консультацию?
Чтобы выбрать лучшего доктора и записаться на консультацию в клинику, оставьте заявку на сайте МедТур. Врач-координатор поможет вам с выбором врача и подберет лучшую клинику учитывая ваши пожелания.
Бесплатная консультация
Хотите получить бесплатную консультацию врача-координатора MedTour?
Наши врачи-координаторы обработают ваш запрос в кратчайшие сроки и совершенно бесплатно помогут подобрать клинику и профильного специалиста.









